- Das DZL
- Forschung
- DZL Academy
- Aktuelles
- Service
Forschende des DZL haben mit einer aktuellen Studie Licht in den Dschungel der zahlreichen Asthma-Typen gebracht: Sie untersuchten den Abbau von Kollagen in der Lunge und konnten dadurch zeigen, dass man den Erfolg einer bestimmten Antikörper-Therapie vorhersagen kann. Die Ergebnisse publizierten sie im Fachmagazin European Respiratory Journal.
Asthma ist nicht nur eine Krankheit, sondern eine „Sammlung“ verschiedener Krankheitsbilder mit ähnlichen Symptomen. Ein zentraler Punkt der Asthma-Forschung des DZL ist es, Endotypen zu finden, also Patientengruppen, bei denen derselbe zelluläre Wirkmechanismus vorliegt. Wären diese Endotypen bekannt, ließen sich besser zugeschnittene Medikamente entwickeln.
Auch das Eiweiß Kollagen ist vielfältig. Dessen verschiedene Unterformen halten praktisch den gesamten Körper zusammen: Sie sind beteiligt am Aufbau von Haut, Sehnen, Knochen, Gefäßen und inneren Organen. Eine Kollagen-Unterform – COL4A3 – kommt hauptsächlich in Lunge, Speiseröhre und Niere vor. Bereits bekannt war, dass COL4A3 bei Asthmatikern aufgrund entzündlicher Vorgänge und gestörter Umbauprozesse im Lungengewebe seltener auftritt.
Ziel der aktuellen DZL-Studie war es, den Abbau von COL4A3 in den Atemwegen von Asthmatikern besser zu verstehen. Hierfür verwendeten Forscherinnen und Ärzte sowohl Patientenproben aus dem ALLIANCE-Register als auch ein Tiermodell. Darüber hinaus wollten sie feststellen, inwieweit man anhand der Messung von COL4A3-Abbauprodukten im Blut den Verlauf einer Asthma-Therapie vorhersagen kann.
Die DZL-Wissenschaftler und -Wissenschaftlerinnen fanden im Blut von erwachsenen Asthmatikern höhere Werte des COL4A3-Abbauprodukts C4Ma3, verglichen mit gesunden Kontrollpersonen. Dabei zeigte sich eine Abhängigkeit vom Schweregrad des Asthmas und vom Auftreten von Exazerbationen, also Phasen akuter Verschlechterung. Auch bei Kindern waren Asthma und C4Ma3-Werte im Blut voneinander abhängig.
Um aufzuklären wie COL4A3 abgebaut wird, zogen die Forschenden ein Mausmodell heran. Auch dort fand man nach Sensibilisierung und Stimulation mit dem Allergen Ovalbumin (oder mit Hausstaubmilben) erhöhte Werte für C4Ma3 im Blut. Zudem maßen sie höhere Spiegel des Enzyms Mastzell-Chymase, das Kollagen abbauen kann. Nach Inhalation von Fulacimstat, einem Hemmstoff der Mastzell-Chymase, ging der Abbau von COL4A3 zurück, konnte allerdings nicht vollständig unterdrückt werden. Daher nehmen die DZL-Wissenschaftlerinnen und -Wissenschaftler an, dass die Mastzell-Chymase wichtig für den Prozess ist, C4Ma3 aber zusätzlich durch einen weiteren Abbauweg entstehen kann.
Beim allergischen Asthma spielen spezifische Antikörper eine Rolle, die sich nach Allergenkontakt bilden. Sie binden an Mastzellen und lösen die typischen Symptome aus. Therapeutisch kann man diesen Asthma-Typ mit einem anderen Antikörper behandeln: Omalizumab. Omalizumab fängt allergenspezifische Antikörper ab und verhindert die Mastzell-Aktivierung. Daher stellte sich die Frage, wie sich die Konzentration von C4Ma3 im Blut verändert, während man Patienten mit schwerem Asthma mit Omalizumab behandelt. Tatsächlich fanden die Forschenden des DZL zwei Gruppen: Personen, die von der Behandlung profitierten und eine Verbesserung der Symptome beschrieben, als auch solche, bei denen keine Änderung eintrat. Interessanterweise konnten beide Gruppen anhand des C4Ma3-Levels unterschieden werden: Diejenigen, die von der Therapie profitierten, zeigten einen deutlichen Rückgang der C4Ma3-Konzentration im Blut. Schlug die Therapie nicht an, sank der C4Ma3-Level nicht. Dies bedeutet, dass ein anfänglich hoher C4Ma3-Spiegel den Erfolg einer Omalizumab-Therapie vorhersagen kann.
„Die Umbauprozesse in der asthmatischen Lunge können also einen ausgezeichneten Biomarker liefern“, sagt Studienleiter Dr. Markus Weckmann vom Universitätsklinikum Schleswig-Holstein (UKSH) in Lübeck. „In diesem speziellen Fall treffen Mastzell-Enzymaktivität und organspezifisches Kollagen ideal zusammen, was erlaubt die Wirksamkeit der Therapie vorab besser einzuschätzen.“ Darüber hinaus ist es den Forschenden gelungen, einen gemeinsamen, bisher unbekannten Endotyp zu entdecken. Das Asthma all jener, bei denen die Therapie wirkt, unterliegt demselben zellulären Mechanismus.
20 Patientinnen und Patienten nahmen an der Omalizumab-Studie teil. Es ist geplant, sie mit einer größeren Gruppe zu wiederholen, um aussagekräftigere Ergebnisse zu erhalten.
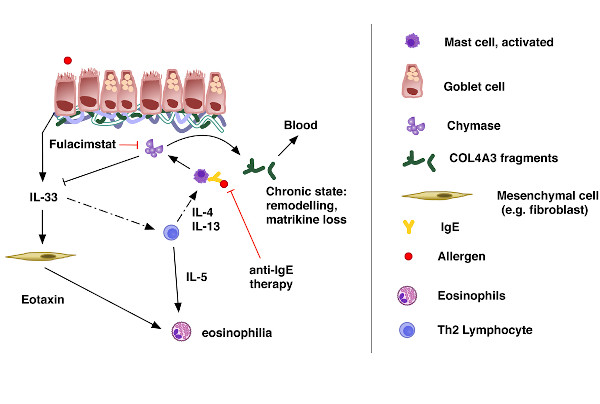
Wirkmechanismus des Kollagen-Abbaus beim allergischen Asthma nach Weckmann et al., European Respiratory Journal 2021 [M]
Oben: Lungenepithel mit darunter liegender Kollagenschicht
Das gesamte Projekt ist eine Zusammenarbeit der DZL-Standorte ARCN, BREATH und CPC-M im Rahmen des Asthma-Registers ALLIANCE, einem der zentralen Projekte der Disease Area Asthma & Allergien. Aus dem schleswig-holsteinischen Verbund ARCN waren neben dem UKSH die LungenClinic Grosshansdorf und das Forschungszentrum Borstel beteiligt. Die Ergebnisse der Studie veröffentlichten die Wissenschaftlerinnen und Wissenschaftler kürzlich im European Respiratory Journal.
Originalpublikation: COL4A3 is degraded in allergic asthma and degradation predicts response to anti-IgE therapy
Quelle: https://www.arcn.de/neuigkeiten/kollagen-biomarker-in-asthmatherapie/